近日,2019年《中国心血管健康与疾病报告》发布。为贯彻“以基层为重点,以预防为主”的国家方针,真正实现使心血管病防治主战场由医院逐步向社区转移,国家心血管病中心将2005年以来每年组织全国相关领域的专家编撰的《中国心血管病报告》改版为《中国心血管健康与疾病报告》。
内容方面增加了心血管健康行为、康复、技术创新与转化等,倡导心血管全生命周期的健康管理。报告强调,为降低日益加重的心血管病的疾病负担,一方面仍要强调提高医疗水平,改善医疗质量,加强对心血管危险因素的控制。另一方面也必须大力开展健康知识普及,强调“每个人是自己健康的第一责任人”,积极控制行为危险因素,如避免不健康饮食,规律身体活动等。有研究发现,坚持健康的生活方式有可能避免2/3的重大冠状动脉事件和2/5的急性缺血性脑卒中。
心血管疾病死亡率仍居首位,每5例死亡中2例死于心血管病
中国心血管病患病率处于持续上升阶段。推算心血管病现患人数3.30亿,其中脑卒中1300万,冠心病1100万,肺原性心脏病500万,心力衰竭890万,风湿性心脏病250万,先天性心脏病200万,下肢动脉疾病4530万,高血压2.45亿。
2017年心血管病死亡率仍居首位,农村和城市心血管病分别占死因的45.91%和43.56%。
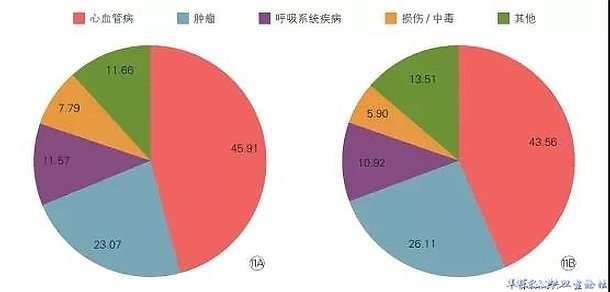
图1 2017年中国农村居民(A)和城市居民(B)主要疾病死因构成比(%)
农村心血管病死亡率从2009年起超过并持续高于城市水平。2017年数据显示,不论心脏病(154.40/10万vs141.61/10万)、脑血管病(157.48/10万vs126.58/10万),死亡率均是农村高于城市。
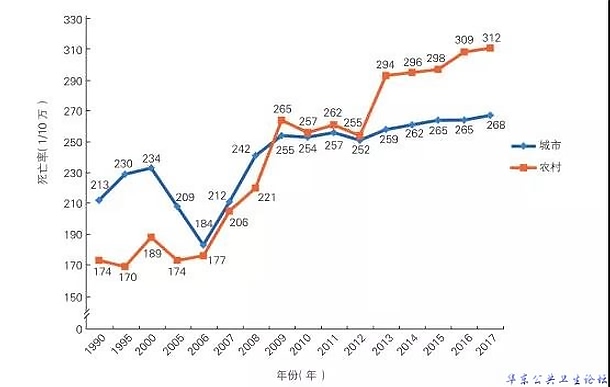
图2 1990~2017年中国城乡居民心血管病死亡率变化
人群不健康行为普遍
1.吸烟:如不广泛戒烟,2050年因烟草死亡人数将为300万
2018年中国成人烟草调查报告,≥15岁居民现在吸烟率为26.6%,平均吸烟量为16.0支/d。其中农村高于城市,45~64岁现在吸烟率最高,达30.2%。
对于青少年,烟草使用率为6.9%。西藏(19.0%)、云南(16.1%)和贵州(14.9%)现在吸烟率位居前三。
我国吸烟人群戒烟率有所提高,从2015年的为18.7%提高到2018年的20.1%。
中国人群吸烟相对死亡风险率RR为1.23(95%CI:1.18~1.27),人群归因死亡风险为7.9%。
报告指出,除非采取有广泛的戒烟手段,否则中国每年因烟草造成的死亡人数将从2010年100万左右,增至2030年约200万,预计2050年将为300万。
2.合理膳食:高钠摄入问题突出
1982~2012年的30年间,中国居民主要食物摄入量发生了明显变化:精制谷物和全谷物摄入量均呈下降趋势,特别是杂粮明显减少;动物性食物、食用油明显增加;家庭烹调用盐和酱油减少,但家庭烹调用盐仍高达每日10.5克。新鲜蔬菜摄入量呈减少趋势,2012年水果摄入量虽然高于1982年,但与1992年和2002年相比也呈下降趋势,人均水果摄入量每天不足50g。
2010~2012年全国营养调查数据分析发现,在所有膳食因素中,与心血管代谢性疾病死亡数量有关的归因比例中,影响最大的是高钠摄入(>2.0g/d,占17.3%)。其他依次包括:低水果摄入(<300.0g/d,占11.5%),低水产品ω-3脂肪酸摄入(<250.0mg/d,占9.7%),低坚果摄入(<250.0mg/d,占8.2%),低全谷物摄入(<125.0g/d,占8.1%)和低蔬菜摄入(<400.0g/d,占7.3%)。
3.饮酒也是个问题
中国慢性病前瞻性研究对51万余人随访约10年的研究显示,饮酒与约8.0%的缺血性脑卒中和16.0%的出血性脑卒中相关。
一日饮酒2杯(100.0g酒精/周)就能增加10.0%~15.0%脑卒中风险;而每日额外多饮4杯(280.0g酒精/周),增加约35.0%的脑卒中风险。
而2016全球疾病负担研究显示,2016年中国男性现饮酒率为48.0%,平均每日纯酒精摄入量为330g。因饮酒造成的死亡占总死亡人数的9.8%,因饮酒而死亡的人数达到了65万。
4.身体活动大幅下降
2017年,34.1%中小学生身体活动达标,较2016年略有升高。2014年中国居民经常锻炼率为33.9%,其中60~69岁人群最为活跃,20~39岁人群锻炼率最低;城市高于农村。
1991-2009年,中国成年居民平均身体活动总量从385.9MET•h/w下降到了212.8MET•h/w。静态行为时间从1991年的平均15.1h/w增加至2009年的20.0h/w。预计2020年和2030年中国成年居民平均身体活动总量还将继续下降。
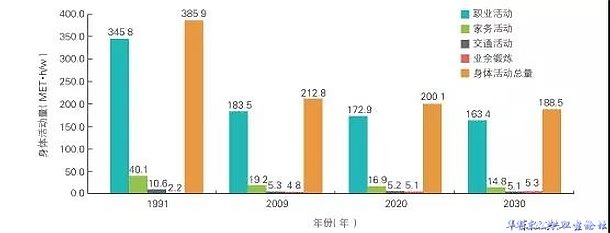
图3 1991~2030年中国成人身体活动量变化趋势
2013年中国居民由于身体活动不足导致的医疗花费近48.6亿美元,占全球的10.0%。而身体活动每增加4MET•h/d,心血管病死亡风险降低12.0%。
5.成人、青少年超重和肥胖均呈明显增加趋势
保持健康体重非常重要。但青少年的超重、肥胖呈明显增加趋势,2014年中国7~18岁学生的超重及肥胖总检查率为19.4%。
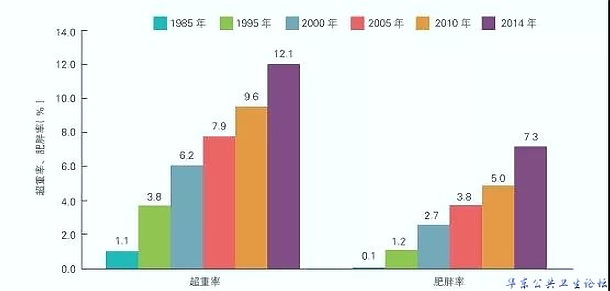
图4 中国7~18岁青少年超重率和肥胖率的变化趋势
2012年我国≥18岁居民超重率30.1%,肥胖率11.9%。2012~2015年中国成年居民腹型肥胖检出率为29.1%。
2017年全国归因于高体重指数(BMI)的心血管病死亡人数为59.0万,归因于高BMI的心血管病年龄标化死亡率为31.5/10.0万,13.5%的心血管病死亡归因于高BMI。
2010年,超重和肥胖造成的直接经济负担增至907.68亿元人民币,占高血压、冠心病、糖尿病、脑血管病和癌症5种主要慢性病直接经济负担的42.9%,占2010年卫生总费用的4.5%。
6.健康心理:重度抑郁症是心脏病的危险因素
INTERHEART研究发现,我国急性心肌梗死患者抑郁患病率为21.7%,明显高于对照组(10.4%)。
虽然我国两组人群抑郁患病率均低于全球其他51个国家和地区,但抑郁与急性心肌梗死的相关性高于其他国家(中国:OR=2.27,95%CI:1.95~2.65;其他国家OR=1.37,95%CI:1.28~1.47;P<0.001)。
中国慢性病前瞻性研究,发现居民重度抑郁症患病率为0.6%,重度抑郁症是心脏病的危险因素之一。
心血管病危险因素广泛流行
1.高血压:控制率有所改善
2012~2015年的中国高血压调查发现,中国≥18岁居民血压正常高值检出粗率为39.1%,加权率为41.3%。相关研究显示,高血压患病率逐年增加,知晓率、治疗率和控制率有所改善。
2017年,中国有254万人死于高收缩压,其中95.7%死于心血管病。如果治疗所有高血压患者,每年将减少80.3万例心血管病事件,获得120万健康生命年。
2013年,中国卫生总费用为31869亿元,其中高血压直接经济负担占6.6%。
2010~2016年,我国高血压规范管理人数由2010年的4215.9万人增长至2016年的9023万人,高血压患者规范管理率达到70.3%。
肥胖是儿童青少年原发性高血压的第一位危险因素。根据CHNS约20年内多次现况调查,监测地区学龄儿童高血压患病率从1993年的10.0%上升到2011年的12.9%,年均增加0.16%。
2.血脂异常:血脂异常主要类型正在向高胆固醇血症发展
相关调查调查显示,我国居民总胆固醇(TC)、甘油三酯(TG)和低密度脂蛋白胆固醇(LDL-C)水平明显升高,而且血脂异常主要类型正在向高胆固醇血症发展。
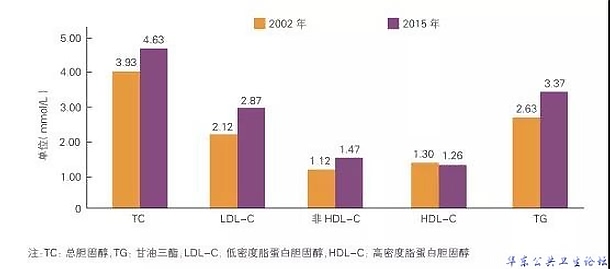
图5 2002年和2015年我国成年居民不同种类血脂水平比较
而让人担忧的是,现阶段我国成年人血脂异常知晓率、治疗率和控制率总体仍处于较低水平。
儿童血脂异常的流行也让人担心。2012年在全国1.6万余6~17岁儿童青少年中进行的研究显示,血脂异常总检出率达28.5%。含糖饮料每周≥1次、静坐时间>10h/d、超重和肥胖是儿童青少年血脂异常的主要危险因素。
3.糖尿病:大庆研究成防治糖尿病标杆
中国成人糖尿病标化患病率为10.9%,糖尿病前期的检出率是35.7%。按照中国大陆约有10.9亿的成年人计算,有3.9亿成年人是糖尿病前期。
生活方式改善非常重要。大庆糖尿病预防研究30年长期随访发现,与对照组相比,生活方式干预使糖耐量异常患者的糖尿病发病中位数推迟3.96年,平均预期寿命增加1.44岁。糖尿病发病风险持续下降39.0%,心血管事件下降26.0%,心血管病死亡率下降33.0%。
4.慢性肾病:糖尿病和高血压患者共患率高
2009~2010年全国4.7万余人调查显示,慢性肾病的总患病率为10.8%。相关研究显示,糖尿病、高血压患者合并慢性肾病患病率高。
5.睡眠障碍与心肌梗死密切相关
我国失眠患病率约为15.0%,平均患病年龄为43.7岁。入睡困难、睡眠维持困难与急性心肌梗死密切相关。
有研究系统回顾我国2000~2017年抽样方法明确的14项阻塞性睡眠呼吸暂停低通气综合征(OSAHS)流行病学研究,发现OSAHS总患病率为3.93%。男性高于女性。
6.大气污染:2017年较2013年有所改善
环境大气污染和室内空气污染是影响中国伤残调整寿命年(DALY)的第4位和第5位危险因素。
我国空气质量已有所改善,有研究显示,2017年较2013年空气质量改善减少全国超额死亡47240例,减少寿命损失710020年。
7.冠心病救治:还需提高居民认知,缩短诊疗时间
我国冠心病患病率城市高于农村,但死亡率农村高于城市。此外,自2005年始,急性心肌梗死死亡率呈快速上升趋势,农村超出城市,而且当前STEMI与NSTEMI比例也有变化。
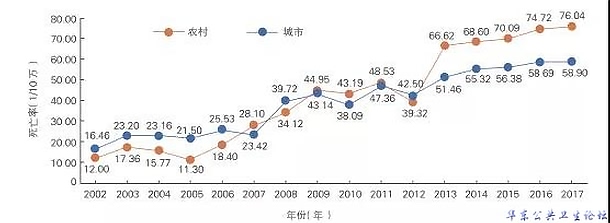
图6 2002~2017年中国城乡居民急性心肌梗死死亡率变化趋势
一项对北京地区77943例心梗住院患者的研究显示,2007~2012年,STEMI年龄标化住院率略有下降,而NSTEMI住院率增加了3倍。其中女性NSTEMI比例超出STEMI。2001年以来,我国STEMI患者急诊PCI明显增多,溶栓下降,但总再灌注治疗率未提高。其他指南推荐药物使用率增加,院内死亡率有下降趋势。
居民对心梗认知还有待提高,ChinaPEACE研究显示,仅43.0%患者认为胸痛或胸部不适与心脏相关。而持续性胸痛及大汗是我国心梗患者最典型临床表现。
缩短诊疗时间也很重要。CAMI注册研究显示,接受急诊介入治疗的STEMI患者从症状发作到介入治疗平均时间为5.5h,明显长于其他国家。此外该研究还显示,仅13.1%的STEMI患者到院至溶栓时间满足指南建议的≤30min的要求;仅32.6%满足指南建议的入院至球囊扩张时间≤90min的要求。
心梗患者出院生活方式管理也是个问题。一项对2001~2011年1.6万余份心梗病历分析的结果显示,大多数出院患者未收到饮食、运动、控制体重、定期复查血脂及戒烟的五项建议。
住院花费方面,据2010~2014我国基本医疗保险参保住院患者抽样数据库显示,我国城镇急性心肌梗死患者的中位住院费用为3.1万元,住院时间为9d。其中,接受冠状动脉介入治疗患者的中位住院费用为5.2万元,明显高于接受溶栓治疗(2.0万元)和保守治疗(1.3万元)的患者。
8.脑血管病:农村仍是重灾区
2017年,中国居民脑血管病死亡率为147.04/10万,占总死亡人数的22.4%。就脑卒中而言,发病率为345.1/10万,平均发病年龄为(66.4±12.0)岁;农村高于城市,男性高于女性。其中,东北地区脑卒中发病率最高,华南地区最低。脑卒中患病率为1596.0/10万,男性高于女性。
就住院费用,据《中国卫生健康统计年鉴2018》,2017年出血性脑卒中患者平均住院日为14.5d,人均医药费为18524.6元;缺血性脑卒中患者平均住院日10.7d,人均医药费为9607.0元。
9.心律失常:房颤抗凝比例提升
2012~2015年中国高血压调查发现,我国≥35岁居民的心房颤动患病率为0.71%,农村居民患病率(0.75%)高于城市居民(0.63%)。
房颤患者发生脑卒中总体发生比例为17.5%,瓣膜性房颤患者26.9%发生脑卒中,非瓣膜性房颤患者24.2%发生脑卒中。房颤患者服用抗凝药物比例有很大提升,导管消融手术比例逐步增加。
就心脏性猝死而言,2005~2006年一项对近68万居民进行的研究显示,发生率为41.8/10万,男性高于女性,估测中国每发生心脏性猝死54.4万例。
报告还显示,较之2017年,2018年起搏器植入、射频消融、心房再同步治疗均不同程度增加。此外,相关研究显示,心律转复除颤器(ICD)适应证把握适中。
10.瓣膜性心脏病:退行性病变是最常见病因
2016年一项全国性数据显示,联合瓣膜病是老年最常见瓣膜病类型。退行性病变是除二尖瓣狭窄之外的各种瓣膜病首位病因。风湿性疾病仍是二尖瓣狭窄主要病因。
瓣膜手术每年全年约8万例,在2018年较2017年略有回升。能开展经导管主动脉瓣置入术/置换术的中心仍较少,2019年共完成2000例左右。
11.先天性心脏病:介入治疗比例增加
不同地区先心病检出率有异,多在2.4‰~10.4‰之间,先心病死亡率在农村高于城市,男性高于女性。
手术仍具心外科治疗病种首位,介入治疗增多。其中房间隔缺损、动脉导管未闭和室间隔缺损封堵占先天性心脏病介入手术治疗前3位。
12.心肌病:遗传学检查或是突破口
2001年数据显示,我国肥厚型心肌病经年龄、性别校正后的患病率为80/10万,估计我国成人肥厚型心肌病患者超过100万。
中华医学会心血管病学分会对我国42家医院1980年、1990年、2000年3个全年段10714例心力衰竭患者进行分析,3个时间段扩张型心肌病比例分别为6.4%、7.4%和7.6%。
有研究显示,四成肥厚型心肌病患者可检测到明确致病突变。扩张型心肌病遗传检出率相对较低。
中国医学科学院阜外医院通过分析心脏移植的致心律失常性心肌病患者心肌组织病理、遗传、影像学,以及其他临床特征,在国际上首次对该疾病进行了精准分型,被当期杂志述评命名为“阜外分型”。
13.心力衰竭:流行病学新数据公布
中国高血压调查显示,2012~2015年≥35岁的成年人中,心力衰竭的患病率为1.3%,较2000年增加了44.0%。
全国35家(不包括港澳台)心脏移植中心,全面实施脑死亡心脏捐献以来,2015~2018年共完成心脏移植1583例。我国心脏移植受者院内存活率为92.3%,与国际心肺移植协会2009~2016年心脏移植术后30d的存活率(92.6%)相近。
我国人工心脏的研发和试验也在进行中,目前国家食品药品监督管理局仅批准了两项关于人工心脏治疗终末期心脏衰竭安全性和有效性评价的注册登记临床试验研究。两项研究均有阜外医院牵头,初期试验结果较为可喜,截至随访携带装置长期生存最长分别达728d和356d。
14.肺血管和静脉血栓栓塞性疾病:风险管理仍不足
相关研究显示,中国静脉血栓栓塞症的发病率升高,而诊断意识和治疗水平得到明显提高。但DissolVE-2研究显示,所有患者接受第9版Chest指南推荐的预防措施的比例为14.3%,接受合适的预防措施的比例为10.3%。这提示我国对住院患者静脉血栓栓塞症的风险管理仍十分不足,还有很大的改进空间。
15.主动脉夹层:发病年龄低于西方人,高血压控制率低或是主因
据2011年中国健康保险数据,我国急性主动脉夹层年发病率为2.8/10万,患者平均发病年龄为58.9岁,低于西方人的63.1岁。此外还有数项研究显示,主动脉夹层患者平均年龄还低于58.9岁。其中高血压控制率低可能是主要原因。
对于腹主动脉瘤,一项纳入5402例参与者的研究显示,55~75岁人群患病率高于其他年龄段。
16.外周动脉疾病:流行病学数据更新
中国高血压调查分析发现,我国≥35岁的自然人群下肢动脉疾病患病率为6.6%,据此推测我国下肢动脉疾病患者约为4530万。其中约1.9%的患者接受血运重建,据此估测实施血运重建的例数约86万。
就颈动脉粥样硬化,中国卒中预防项目在8.4万余≥40岁居民中进行的研究显示,颈动脉粥样硬化的患病率为36.2%,26.5%为颈动脉内中膜厚度增加,13.9%存在动脉斑块。
肾动脉粥样硬化引起的肾动脉狭窄也大幅增加,从1999~2000年的50.0%逐渐增加到2015~2016年的85.0%。
17.心血管病基础研究与器械研发均有突破
中国的高水平心血管基础研究从2005年后开始起步,而有影响力的论文主要发表在Circulation和CirculationResearch两大期刊。
早期建立的研究团队以海外回国的科学家为主,年均论文发表量逐步增加;2015年后,我国团队的研究论文数量迅速增加,并且在2018年双双突破两位数。
国家药品监督管理局在2018年1月1日至2019年8月31日共批准77项医疗器械进入创新医疗器械审评通道,其中35项为心血管类产品,说明心血管领域的创新在中国医疗器械创新领域占主导地位,占比达到45.5%;而且国产原创产品有27项,占到77.1%。
来源:中国心血管健康与疾病报告编写组. 中国心血管健康与疾病报告2019概要. 中国循环杂志, 2020; 35(9): 833-854.




